私事ではありますが、12月3日で開院7年となりました。これも地域の皆さんに信頼されてきた結果かと思います。また、いつも協力してくれているスタッフのおかげでもあります。スタッフにも感謝です。
この7年で最も大きかったことといえばやはり新型コロナウイルス感染症の流行と思われます。オミクロン株になって、世界全体としては落ち着いてきたような印象はありますが、日本ではまた冬になって新型コロナ感染者が増加しており、第8波が始まったとの見方が広がっています。特に今冬は新型コロナとインフルエンザの同時流行が懸念されています。
その理由の1つとして、今年の夏に南半球でインフルエンザが3年ぶりに大流行したことが挙げられます。ただし、現時点ではインフルエンザの定点当たり報告数は0.08人と、流行の目安となる「定点当たり1人」には程遠い状態です。当院でもインフルエンザの患者さんは出ていません。
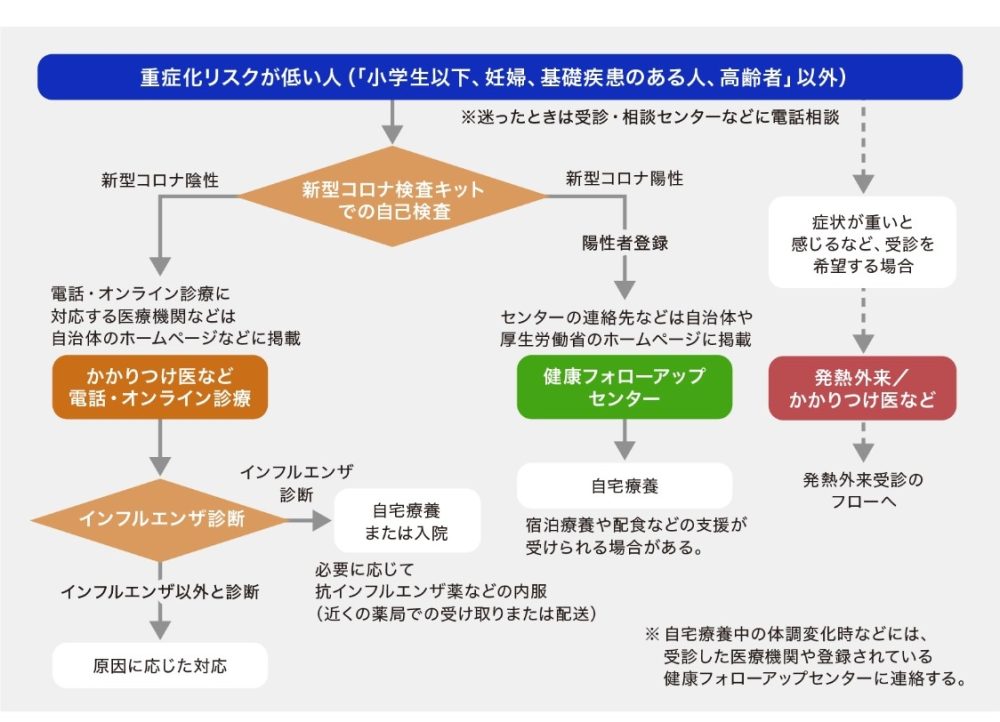
同時流行による医療ひっ迫を防ぐため、政府は2022年10月には「外来受診・療養の流れ」を発表し、重症化リスクの高い人と低い人に分け、それぞれの「流れ」を示しました。
- 小学生以下の子ども、妊婦、基礎疾患を有する人、高齢者などの重症化リスクの高い人に関しては、発熱外来やかかりつけ医などを速やかに受診すること
- それ以外の重症化リスクの低い人については、医療機関を受診する前にCOVID-19の検査キットを用いた自己検査を推奨する。検査の結果、新型コロナウイルス陰性の場合は、必要に応じてかかりつけ医や電話診療、オンライン診療などを受ける
【重症化リスクが低い人の外来受診・療養の流れ】
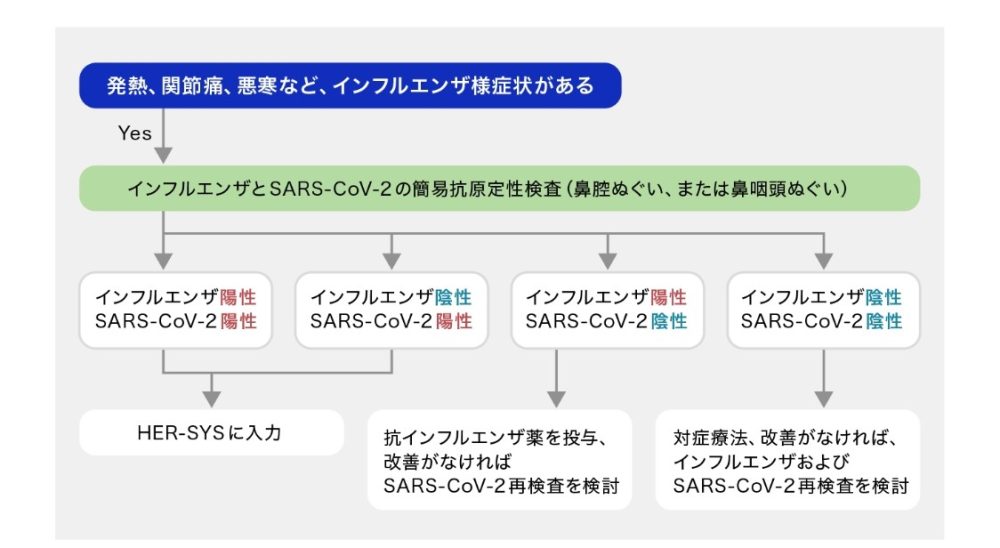
発熱や関節痛などのインフルエンザ様症状がある患者に対する検査の組み立て方として、下図のような考え方があります。検査は、最近緊急で市販されるようになったインフルエンザと新型コロナウイルスを同時に検出できる抗原簡易検査キットの使用が推奨されています。
【インフルエンザ様症状がある患者に対する検査の組み立て方(出典:石川県臨床内科医会資料)】
自分で検査をする際には留意しなければいけない点があります。まずは、自分で鼻腔から検体を採取するときに、怖さからつい“加減”してしまうため検出率が落ちてしまうことです。また、PCRに比べて陽性の診断が出ることが遅れることが多いため、発熱してすぐに検査しても陰性で出てしまうことです。発熱当日に陰性でも翌日であれば陽性が出ることもあるため、1回の診断で陰性と間違った診断しないことが重要です。
いずれにしても、発熱、咽頭痛、関節痛、倦怠感などの感染を疑わせる症状があっても、呼吸苦や食事ができないなどの緊急性を疑わせるなどの症状がなければ、慌てず自宅で安静にしましょう。発熱して数時間しか経過しておらず、症状も強くないにもかかわらず、すぐに医療機関を受診する方もいらっしゃいますが、その時点で検査しても偽陰性になってしまい、誤った診断をもとに生活すると周囲に感染のリスクを広げてしまいます。先に述べた通り、慌てず、可能であれば自宅で抗原キットを用いて検査しましょう。一回の検査で陰性と判断しないでください。発症して2日目、3日目になると陽性が出る可能性が高くなります。その結果を見てから判断する方が良いと思います。逆にその時点で検査が陰性であれば本当に陰性の可能性が高いですし、新型コロナ感染症であれば2-4日目で悪化することが多いため、症状としても良くなるのか、悪化するのかはっきりすると思います。その間、解熱剤などの内服薬が必要であれば、市販の解熱剤などで対応するのも良いと思いますし、内服薬が必要な状況であればお近くの発熱外来に問い合わせてもいいと思います。
当院の発熱に対する対応としては、毎週木曜日にかかりつけ患者さんに対しての発熱外来を行なっていますので、受診希望の方は必ず連絡をお願いいたします。また、木曜以外でも、風邪症状のある方は受診前に連絡をお願いいたします。他の患者さんと接触しないように時間・場所を別にして診察いたします。
最近は微熱が先行する感染性胃腸炎もよく見られます。微熱に加えて下痢などの胃腸炎症状があるときは、新型コロナ感染症よりもカンピロバクターや病原性大腸菌による胃腸炎の方が可能性が高いです。新型コロナウイルスが陰性でも、下痢をしている間は出勤はしないでください。トイレを共通で利用している方にうつす可能性があります。可能であれば、ご家庭でもトイレを分けた方が良いです。胃腸炎症状が続く場合はご相談ください。